Coronavírus: custo alto pode deixar países mais pobres sem acesso a vacina contra covid-19
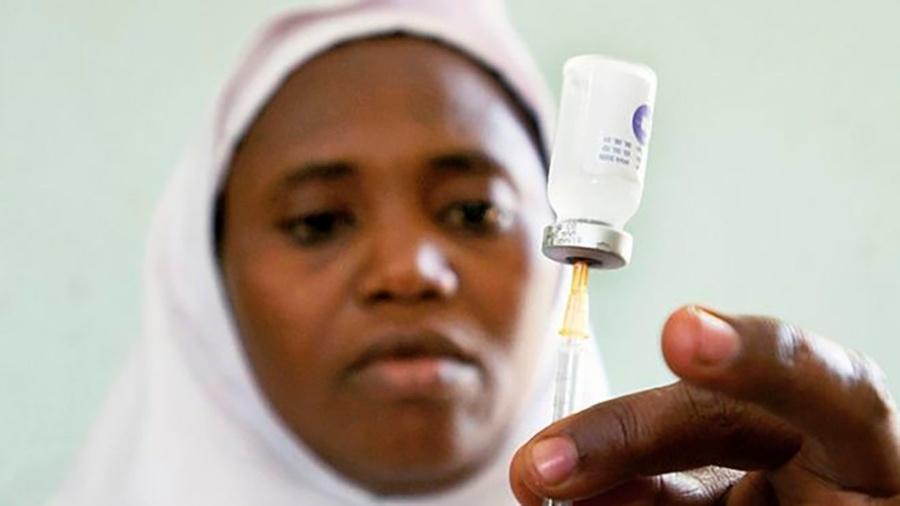
Especialistas alertam que vacina contra coronavírus pode ter custo muito elevado ou demorar muito para se tornar universalmente disponível.
A geneticista molecular Kate Broderick faz parte de uma equipe de cientistas por trás de um dos 44 projetos que tentam desenvolver uma vacina para a covid-19, a doença causada pelo novo coronavírus, em todo o mundo.
Ela é uma das pesquisadoras da empresa de biotecnologia americana Inovio, que planeja ter 1 milhão de doses prontas no início de dezembro. Mas onde ela chegará e quem vai recebê-las?
É uma pergunta que muitas vezes vem à mente de Broderick: a cientista escocesa tem uma irmã que trabalha como enfermeira no Serviço Nacional de Saúde britânico, o NHS, na sigla em inglês.
"Minha irmã está lutando todos os dias para ajudar as pessoas a enfrentar esta doença. Então, sim, eu me preocupo em termos suprimentos para todos", diz ela à BBC.
"Precisamos que esta vacina esteja pronta", acrescenta.
'Distribuição desigual'
Mas já existem preocupações a respeito de como soluções como a da Inovio podem acabar sendo "monopolizadas" por países mais ricos.
Um dos que alertam para esse risco de "lacuna de imunização" é o epidemiologista Seth Berkley. Ele é CEO da The Vaccine Alliance (Gavi), uma parceria global em saúde de organizações do setor público e privado comprometidas em aumentar o acesso à imunização em 73 dos países mais pobres do mundo.
Entre seus membros está a Organização Mundial da Saúde (OMS).
"Precisamos discutir isso agora, mesmo que ainda não haja uma vacina disponível", diz Berkley à BBC.
"O desafio será garantir que haja vacinas suficientes para as pessoas que precisam dela nos países ricos, mas também para as que precisam nos países pobres. É claro que estou preocupado. Maus comportamentos sempre acontecem com mercadorias raras. Precisamos fazer a coisa certa aqui", acrescenta.
O temor de Berkley não é infundado: o acesso desigual já ocorreu - e vem ocorrendo - com vacinas anteriores.
Recentemente, o jornal alemão Welt Am Sontag citou funcionários do alto escalão do governo para relatar que o presidente dos EUA, Donald Trump, tentou - e fracassou - garantir acesso exclusivo dos americanos a uma vacina que está sendo desenvolvida pela empresa alemã de biotecnologia CureVac.
Lacuna da hepatite B
Um excelente exemplo dessa lacuna de imunização é a vacina contra a hepatite B, vírus que é a principal causa de câncer de fígado e é 50 vezes mais infeccioso do que o HIV, segundo a OMS.
Estima-se que 257 milhões de pessoas em todo o mundo viviam com hepatite B em 2015.
A imunização contra a doença tornou-se disponível nos países mais ricos em 1982, mas em 2000 menos de 10% dos países mais pobres do mundo tinham acesso à vacina.
Criada em 2000 por Bill e Melinda Gates, a Gavi ajudou a diminuir significativamente esse atraso com outras vacinas, graças a acordos com governos e empresas farmacêuticas.
Outro ator importante é a Coalition for Epidemic Preparedness Innovations (Coalizão para inovações em Preparação para Epidemias ou Cepi, na sigla em inglês), uma agência da Noruega criada em 2017 para financiar o desenvolvimento de vacinas usando dinheiro de doações públicas e privadas.
O Cepi defende abertamente o acesso igualitário às vacinas.
"Como a covid-19 demonstra, as doenças infecciosas ignoram completamente as fronteiras políticas", afirmou a instituição por meio de um comunicado. "Não podemos prevenir ou conter uma ameaça global de doenças infecciosas sem uma distribuição justa de vacinas."
Acesso desigual
No entanto, a realidade ainda não é essa.
Um exemplo é o Gardasil, uma vacina criada em 2007 pelo laboratório americano Merck para combater o vírus do papiloma humano (HPV).
Em 2014, autoridades americanas liberaram seu uso.
O HPV está por trás da maioria dos casos de câncer cervical em todo o mundo, mas, até o ano passado, as vacinas só estavam disponíveis para 13 países de baixa renda (o Brasil é um dos países que oferecem a vacina contra o HPV na rede pública, para meninas de 9 a 14 anos e meninos de 11 a 14 anos).
O culpado? Uma escassez global causada pela crescente demanda.
Isso apesar de 85% das mortes globais por câncer do colo do útero ocorrerem em países em desenvolvimento.
Para entender por que essa escassez acontece, é preciso analisar o mercado das vacinas.
'Galinha dos ovos de ouro'
As vacinas não são a "galinha dos ovos de ouro" da indústria farmacêutica - enquanto o mercado global de produtos farmacêuticos valia US$ 1,2 trilhão em 2018 (últimos dados disponíveis), elas somaram cerca de US$ 40 bilhões no mesmo período.
Essa disparidade é um reflexo de como esse setor específico envolve muito mais riscos do que outros tipos de medicamento.
As vacinas têm custos mais altos de pesquisa e desenvolvimento e regulamentações muito mais complexas em relação a seus testes.
Além disso, as agências de saúde pública, seus principais clientes, compram doses a preços mais baixos do que os clientes particulares.
Isso geralmente torna as vacinas menos lucrativas que os medicamentos comuns - especialmente aquelas que são aplicadas apenas uma vez na vida.
Nos Estados Unidos, o número de fabricantes de vacinas caiu de 26 em 1967 para cinco em 2004, quando as empresas começaram a se concentrar cada vez mais em tratamentos e não em prevenção.
No entanto, desde então, o cenário vem mudando. Graças a financiamentos de instituições e pessoas como Bill e Melinda Gates, que doaram bilhões de dólares para aumentar a cobertura vacinal nos últimos anos, a demanda por esses produtos aumentou.
Vacinas de grande sucesso
A indústria obteve notável sucesso comercial com inovações como a Prevenar, uma vacina usada para proteger crianças e adultos contra as bactérias que causam pneumonia.
Em 2019, a Prevenar foi um dos 10 medicamentos mais vendidos em todo o mundo, arrecadando US$ 5,8 bilhões, segundo a revista científica Nature.
Fabricada pela Pfizer, essa vacina vendeu mais que o medicamento mais famoso desse laboratório: o Viagra.
Enquanto nos países mais pobres da Gavi uma dose única de Prevenar custa menos de US$ 3, graças a acordos de compra antecipada (um compromisso de comprar grandes quantidades de vacinas, o que reduz o preço por dose), os preços aumentam para US$ 180 nos Estados Unidos.
No Reino Unido, a vacina de HPV, tomada em duas doses e coberta gratuitamente pelo sistema de saúde apenas para meninas e meninos de 12 e 13 anos, custa US$ 351.
O preço do Gavi é muito inferior: US$ 5.
Preocupações com o livre mercado
Portanto, para os laboratórios farmacêuticos, há lucros maiores em mercados mais ricos.
As companhias veem essa oportunidade como uma forma de recuperar os imensos custos de pesquisa e desenvolvimento.
A Associação da Indústria Farmacêutica do Reino Unido estima que o desenvolvimento de uma nova vacina possa custar até US$ 1,8 bilhão.
"Se deixarmos o mercado ditar as regras, apenas pessoas em países ricos terão acesso a uma vacina para covid-19", explica à BBC Mark Jit, professor da Escola de Higiene e Medicina Tropical de Londres.
"Vimos isso com muitas vacinas no passado, mas dessa vez enfrentamos uma tragédia muito maior se isso acontecer novamente."
Além disso, apesar das baixas margens de lucro, grandes empresas farmacêuticas, como Pfizer e Merck, são responsáveis por 80% de todas as vendas globais de vacinas, de acordo com dados da OMS.
É mais que provável, então, que esses gigantes da área de saúde participem de uma vacina contra o coronavírus.
"Eles podem não desenvolver a ideia original, mas são os que têm mais poder financeiro para criar a vacina", diz à BBC Ana Nicholls, analista da indústria farmacêutica da Economist Intelligence Unit, unidade de inteligência da revista britânica The Economist.
Consenso
Sendo assim, a Inovio, por exemplo, terá que costurar uma parceria com uma empresa farmacêutica para aumentar a produção para o nível de centenas de milhões de doses, caso sua vacina contra o coronavírus seja bem-sucedida.
As grandes empresas do setor se comprometeram publicamente a trabalhar no acesso universal a vacinas nos últimos anos.
A GlaxoSmithKline (GSK) do Reino Unido, um dos maiores laboratórios farmacêuticos do mundo, está envolvida em várias parcerias para desenvolver vacinas contra covid-19.
"Derrotar a covid-19 requer um esforço coletivo de todos os que trabalham na área da saúde", afirmou a CEO da empresa, Emma Walmsley, por meio de um comunicado.
"Acreditamos firmemente que colaborações entre cientistas, indústria, reguladores, governos e profissionais de saúde ajudarão a proteger as pessoas e a fornecer soluções globais para essa pandemia".
Seth Berkley, da Gavi, diz acreditar que esse consenso será fundamental se quisermos evitar uma "lacuna de imunização".
"É claro que o acesso universal não acontecerá imediatamente. Mas isso não pode gerar uma situação em que as pessoas só recebam a vacina com base em sua capacidade financeira", acrescenta. "Se nos esquecermos daqueles que mais precisam, a epidemia continuará."














ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.