Texto que relata acontecimentos, baseado em fatos e dados observados ou verificados diretamente pelo jornalista ou obtidos pelo acesso a fontes jornalísticas reconhecidas e confiáveis.
Protocolo indica a médico quem deve receber tratamento em meio ao colapso
Receba os novos posts desta coluna no seu e-mail
"Como o país não se planejou, não há recursos suficientes para enfrentar a crise. O que isso significa? Que a gente está tendo que escolher para onde vão os recursos escassos. Diariamente decidimos quem pode ter uma chance de viver, e vai para ser intubado, e quem ficará apenas com cuidados paliativos."
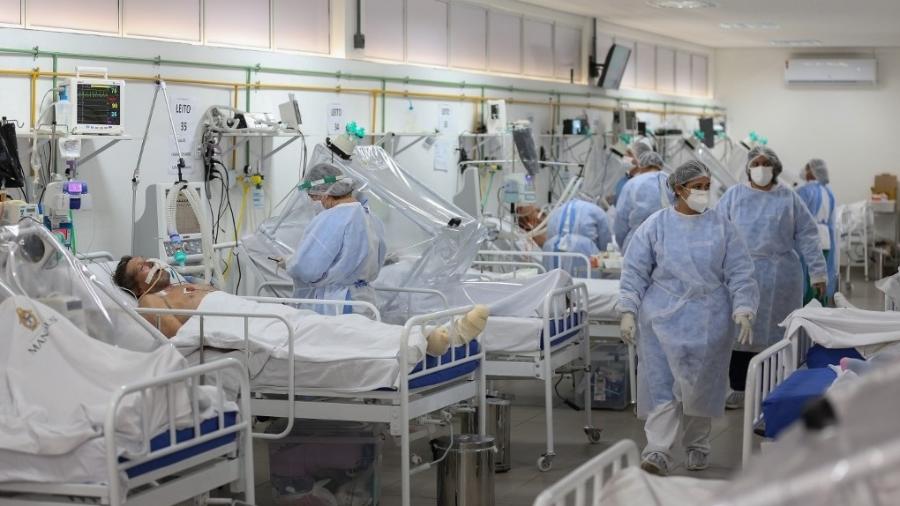
A declaração, dada à coluna por um médico que está na linha de frente no combate à covid-19 em um local a caminho do colapso do sistema de saúde, dá bem o tom do dilema que é colocado à frente de profissionais diante da falta de leitos de UTI, de oxigênio, de remédios para sedar o paciente visando à intubação, de médicos, enfermeiros e técnicos hospitalares: como decidir quem vive e quem morre?
O Brasil atingiu, nesta quarta (4), 1.840 óbitos por covid-19 registrados em 24 horas, quebrando o recorde que havia sido batido na terça, de 1.726. Manaus foi a primeira grande cidade a entrar em colapso. Em São Paulo, hospitais particulares de ponta, como o Sírio-Libanês e o Albert Einstein, que recebem a elite de todo o país, já estão sem leitos UTI. A situação, em outras cidades e estados, vai se aproximando do esgotamento. "Estamos chegando naquela hora H, quando teremos muitos casos de pessoas morrendo na porta de hospitais", afirmou uma médica socorrista à coluna.
Para garantir parâmetros para a triagem de pacientes nesse cenário de guerra, a Associação de Medicina Intensiva Brasileira (Amib) desenvolveu um protocolo voltado à situação de esgotamento do serviço de saúde na pandemia guiado por preceitos éticos e pelas leis brasileiras.
Apesar de não estar sendo oficialmente implementado, o documento está circulando e sendo debatido em listas de médicos que estão na linha de frente do combate à pandemia. A coluna conversou com um profissional de saúde que afirmou que ele trouxe tranquilidade a ele e colegas.
O protocolo contou com o apoio da Associação Brasileira de Medicina de Emergência e endosso da Sociedade Brasileira de Geriatria e Gerontologia, da Academia Nacional de Cuidados Paliativos e da Sociedade Brasileira de Bioética. Os organizadores da recomendação afirmam que seu desejo era de que ele não venha a ser usado, ou seja, que não chegássemos a este ponto. Mas que ele pode fazer a diferença.
De acordo com o documento, a priorização de pacientes em situação de escassez total de recursos não deve ser feita com base em subjetividade do médico ou na ordem de chegada, mas considerando um conjunto de questões mensuráveis e comparáveis que dizem respeito à expectativa e qualidade de vida do paciente.
Leva em consideração a presença de outras doenças crônicas em situação avançada. Por exemplo, independentemente de ter desenvolvido a covid, se uma pessoa já estava com expectativa de vida menor que um ano, ela tem menos pontuação na fila de prioridade.
Outra é a funcionalidade, ou seja, a capacidade vital da pessoa e sua independência, avaliando se ela já caminhava e se alimentava por conta própria ou se ela já não podia passar a maior parte do tempo sozinha. Verifica-se se ela tem "reserva" vital para lidar com a doença e o tratamento.
Também é avaliada a gravidade da situação em que o paciente chega - fator que, contudo, tem menos impacto uma vez que o protocolo tende a ser aplicado a pacientes em condição semelhante, ou seja, precisando de respirador.
Idade não é um fator de escolha. Uma pessoa idosa que estava bem de saúde e independente antes da covid pode ter prioridade sobre um jovem com uma doença em estágio terminal e expectativa de vida de menos de um ano.
"O objetivo é salvar o maior número possível de vidas, priorizando aquelas pessoas que vão ter mais chance de se beneficiar dos poucos recursos à disposição", afirmou à coluna a médica intensivista Lara Kretzer, coordenadora da força tarefa da Amib para alocação de recursos escassos.
Outro elemento destacado no fluxograma do protocolo é que se leva em consideração o desejo do paciente. Se não quer ser intubado por não acreditar no tratamento ou na gravidade da covid-19, deve ter seu desejo atendido e o recurso será destinado a outra pessoa.
Decisão não deveria ser por ordem de chegada, nem por quem reclama mais
"A família que está brigando mais, mas que, muitas vezes tem um caso mais leve do que o paciente de outra, acaba levando", afirmou outro médico intensivista ouvido pela coluna. "Mas os dois pacientes podem acabar falecendo, sendo que um deles tinha chance."
Atendendo a pedido de familiares, a Justiça tem ordenado que hospitais garantam leitos de UTI covid para doentes. Se a instituição já priorizava pacientes com mais chances, a intervenção judicial acaba por reduzir a probabilidade de uma pessoa, sem garantir a sobrevivência da outra.
Pode ser desesperador ver uma outra pessoa chegando em uma ambulância e entrando direto na UTI, enquanto o ente querido continua numa maca, aguardando. Mas os responsáveis pelo protocolo lembram que, em condições extremas, o sistema de saúde precisa adotar medidas racionais para diminuir o número de mortos comparando as condições de quem está na fila o tempo todo.
A recomendação traz uma checklist de condições para a sua implementação, com a necessidade de reconhecimento de um estado de emergência na saúde, de "esforços razoáveis" para aumentar a oferta de recursos (como acréscimo de leitos e cancelamento de cirurgias eletivas), da criação de comissões de triagem em hospitais, da regulação municipal e regional para a disponibilização de leitos e do anúncio público do início e do fim da adoção do protocolo.
Transparência. Kretzer defende que a população precisa saber os critérios através dos quais o profissional de saúde toma suas decisões e que todos estão sujeitos aos mesmos critérios. Isso pode sensibilizar, inclusive, juízes para evitar intervir onde já há uma escolha racional e fundamentada.
O protocolo que foi discutido e publicado no ano passado para garantir subsídios para um momento como este que estamos vivendo, de colapso iminente em vários lugares, também depende de engajamento de gestores públicos - o que é o maior dos entraves.
"Para deflagrar um protocolo como esse, deve-se que ter uma legitimidade que talvez não exista no país hoje. Os atores estão desorganizados, não existe interesse político de tomar decisões difíceis e as medidas de contingência não estão sendo as ideais", afirma Lara Kretzer.
"Mas ao não adotar um protocolo transparente vamos deixar na mão de quem está no front essas decisões. Que vão ser tomadas, porque não há leitos. Elas podem ser na escuridão, sem critérios ou com critérios subjetivos. E com um peso muito grande para o profissional. Judicialmente, emocionalmente."